La patologia orale è la branca dell’odontoiatria che si occupa della prevenzione, diagnosi e trattamento di tutte le malattie che coinvolgono la mucosa del cavo orale. Le patologie orali possono avere come sede primaria la bocca oppure presentarsi a livello del cavo orale come manifestazioni secondarie di malattie sistemiche (ad esempio il diabete).
Patologia orale
Di cosa si occupa la patologia orale?
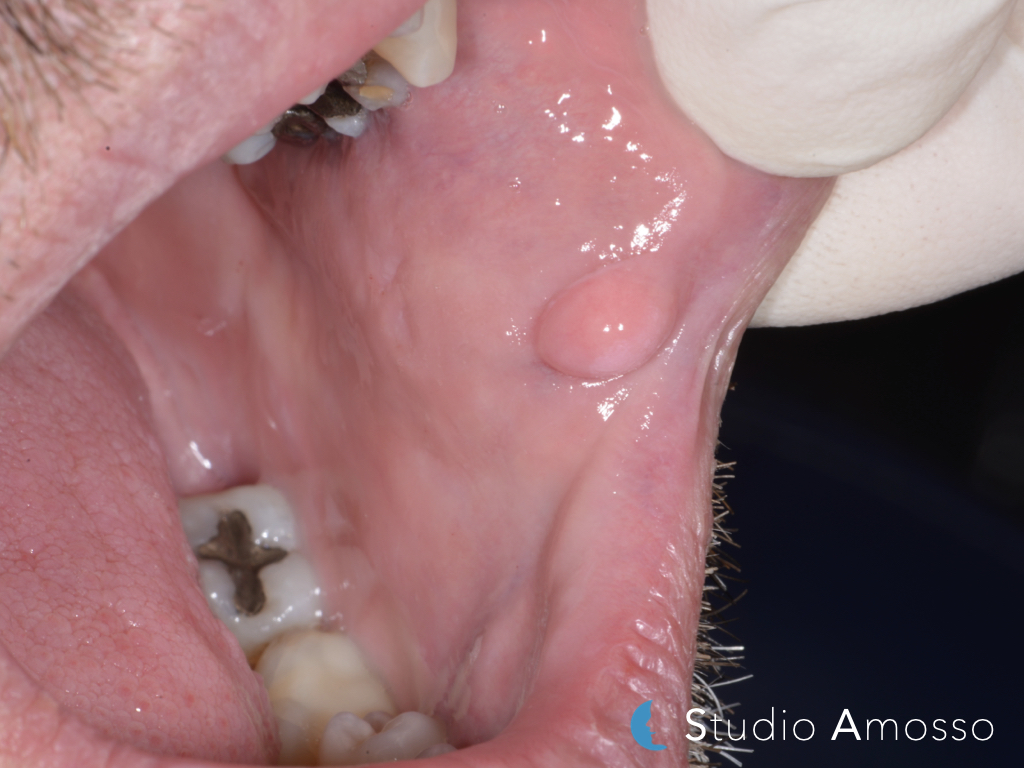
carcinoma orale
Cos’è il carcinoma orale (o tumore orale)?
Il carcinoma orale è un tumore del distretto testa-collo tutt’altro che raro, colpisce principalmente i maschi ta i 50-60 anni fumatori (non solo sigarette ma anche in altre forme quali pipe, sigari, tabacco da masticare ecc…) e bevitori di alcolici. ll rischio di sviluppare un carcinoma orale è dalle 5 alle 9 volte superiore nel paziente fumatore rispetto ai non fumatori e la probabilità aumenta con l’aumentare della dose consumata. Le principali sedi di insorgenza sono il labbro e mucosa labiale, lingua, pavimento orale, trigono retromolare, palato duro e gengiva. Clinicamente il carcinoma orale può presentarsi come un’area ulcerata, un nodulo oppure ancora come una lesione esofitica. La maggior parte dei carcinomi orali, si manifestano in prima fase come lesioni orali bianche o rosse ed è proprio in suo riconoscimento in questa prima fase l’obbiettivo dell’odontoiatra. Una diagnosi precoce aumenta significativamente il tasso di sopravvivenza e guarigione in quanto l’evoluzione maligna è molto rapida ed ha esiti devastanti se non trattata.
Lesioni precancerose
Le precancerosi sono delle lesioni benigne a carico della mucosa orale che hanno però una potenzialità intrinseca di trasformasi in carcinoma orale. Le precancerosi, nella maggior parte dei casi, sono lesioni asintomatiche e dunque difficili da individuare da parte del paziente: è questa la ragione per cui invitiamo ad un’auto-ispezione del cavo orale, alla ricerca attenta di sospette variazioni di forma o colore della mucosa orale. Prima di formulare una diagnosi, è buona norma attendere 15 giorni prima di qualunque tipo di trattamento. Se, dopo tale periodo, la spontanea guarigione non è avvenuta, viene eseguito un prelievo istologico. Nel caso l’esito istologico risulti positivo, si procede con l’iter terapeutico più appropriato. I segni che contraddistinguono una precancerosi sono: ulcerazioni, indurimento e sanguinamento della mucosa orale. Solitamente si presentano come:
- macchie bianche (Leucoplachia)
- macchie rosse (Eritroplachia)
- macchie bianche dall’aspetto bianco reticolato (Lichen Planus).
Patologie infettive del cavo orale
Le patologie infettive possono essere di natura virale (es. infezione da herpes simplex virus), funginea (es. Candidosi orale), o batterica (es. Sifilide).
Infezione da herpes simplex
L’herpes simplex virus (HSV) può essere di tipo
- HSV-1: causa lesioni sulle labbra (herpes labiale) e sulla cornea dell’occhio
- HSV-2: causa l’herpes genitale può manifestarsi nel cavo orale
Quali segni e sintomi presenta l’herpes labiale o “febbre sulle labbra”?
L’herpes simplex tipo 1 si presenta in maniera ricorrente e ciclica dopo un periodo di incubazione di 7-10 giorni con piccole vescicole dolorose e ripiene di liquido che poi evolvono in croste e scompaiono autonomamente. Le l’herpes si forma principalmente sulle labbra ma può coinvolgere anche altre sedi della bocca. L’insorgenza delle vescicole è spesso preceduta da una sensazione di tensione e formicolio, seguita da gonfiore e arrossamenroto. La guarigione si ha in 10-15 giorni.
Perché l’herpes labiale (o “febbre sulle labbra”) mi si ripresenta ciclicamente?
Dopo la prima infezione da herpes simplex virus, il virus rimane nel corpo per tutta la vita in stato quiescente o latente. L’infezione latente può si riattivarsi periodicamente ripresentandosi con gli stessi segni e sintomi.
Quali sono le cause della riattivazione dell’herpes labiale (o “febbre sulle labbra”)
La riattivazione del virus può avvenire per numerose cause quali: febbre, condizioni di stress, abbassamento delle difese immunitarie, ciclo mestruale, trauma della mucosa labiale, eccessiva esposizione ai raggi solari
L’herpes labiale (o “febbre sulle labbra”) è contagioso?
L’herpes labiale è estremamente contagioso e si trasmette per contatto con le vescicole o attraverso la saliva. La trasmissione spesso avviene attraverso lo scambio di un bacio oppure attraverso lo scambio di oggetti infetti, come bicchieri, posate, spazzolini ecc…
Cosa posso fare per prevenirne l’insorgenza dell’herpes labiale (o febbre sulle labbra”)?
Per prevenire l’insorgenza dell’herpes labiale è raccomandato:
- Evitare prolungate esposizioni alla luce solare o applicare sulle labbra una protezione ai raggi solari
- Applicare sulle labbra burro di cacao idratante per mantenere le labbra sempre ben idratate
- Lavare frequentemente le mani e gli oggetti potenzialmente infetti, come ad esempio gli asciugamani
- Non condividere oggetti potenzialmente infetti e non toccarsi le vescicole con le mani al fine di prevenire la diffusione del contagio.
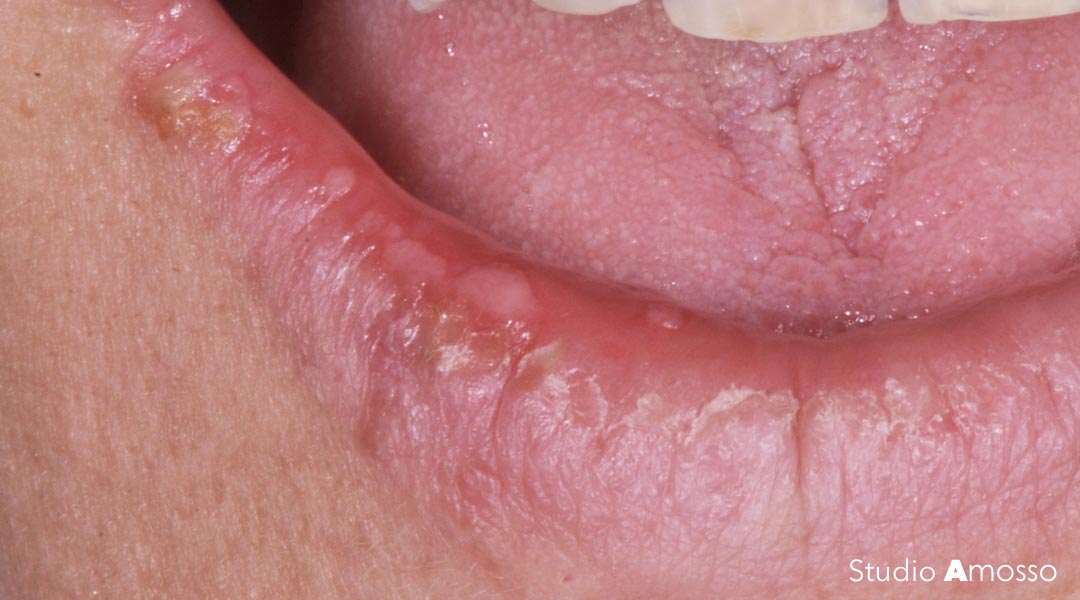
Candidosi orale
La candidosi orale o mughetto è una patologia orale causata dall’infezione del fungo Candida Albicans.
Questo fungo è comunemente presente a livello del cavo orale. Tuttavia, uno squilibrio con gli altri batteri presenti nel cavo orale legate a fattori fisiologici o patologici, comportano l’insorgenza della candidosi orale.
Quali sono le cause della candida orale (o mughetto)?
Fra le cause dell’insorgenza di candidosi riconosciamo: immunodepressione, diabete mellito, traumi della mucosa orale, scarsa igiene orale, riduzione del flusso salivare, altre patologie sistemiche, utilizzo di alcune classi di farmaci.
Quali segni e sintomi presenta la candidosi orale (o mughetto)?
La candidosi orale clinicamente si presenta come una patina biancastra sulle mucose del cavo orale; spesso anche gli angoli delle labbra ne sono affetti e si presentano arrossati e desquamati, questa forma prende il nome di cheilite angolare. I sintomi più comuni sono dolore alla masticazione e deglutizione, bruciore, alterazione della percezione dei sapori.
La candidosi orale (o mughetto) è contagiosa?
Sì, la candidosi orale è una malattia contagiosa e trasmissibile. Attraverso il bacio infatti, è possibile trasmettere l’infezione funginea ad altri individui.
MALATTIE ULCEROSE DEL CAVO ORALE
Afte orali
Le afte orali sono delle piccole aree di forma tondeggiante caratterizzate da una zona centrale di ulcerazione di colore biancastro ricoperta da membrana fibrino-purulenta circondata da alone rosso. Le afte orali rappresentano la patologia ulcerativa più frequente che, in media, colpisce il 20% della popolazione; si presentano più frequentemente a livello della mucosa labiale delle guance ed in alcuni casi sul palato molle.
Perché si formano le afte orali?
Le condizioni che predispongono alla formazione delle afte orali non sono del tutto note. Esiste una correlazione molto forte fra l’insorgenza delle afte orali e condizioni di forte stress che sembrerebbe essere quindi uno dei fattori scatenanti maggiori. Altre cause possono essere: traumi della bocca, deficit vitaminici, ciclo mestruale, immunodeficienza.
Quali sono i sintomi delle afte orali?
I sintomi delle afte orali comprendono: dolore, anche molto intenso durante la masticazione, bruciore, arrossamento, talvolta febbre in caso di afte molto estese.
Come si prevengono le afte orali?
La prevenzione delle afte orali si basa su un’adeguata alimentazione e un corretto mantenimento dell’igiene orale domiciliare. Cibi piccanti o eccessivamente acidi possono irritare le mucose orali.
Come si trattano le afte orali?
Solitamente si risolvono spontaneamente in 7-15 giorni, tuttavia se l’afta si forma in corrispondenza di un’otturazione tagliente o di elementi metallici dell’apparecchio ortodontico, va informato l’odontoiatra al più presto al fine di eliminare il trauma fisico.
Patologie bollose
Pemfigo
Il pemfigo è una malattia su base autoimmune caratterizzate dalla comparsa di bolle a livello del cavo orale.
Come si presenta il pemfigo?
Il pemfigo si presenta, in un primo periodo sottoforma di bolle. Tuttavia le bolle si rompono molto rapidamente dando luogo a lesioni di tipo ulcerativo talvolta molto estese e che possono insorgere in qualunque punto della mucosa orale.
Pemfigoide
Il pemfigoide è una malattia su base autoimmune che colpisce nel 90% dei casi la mucosa orale e nel 65% dei casi la mucosa congiuntivale dell’occhio.
Come si presenta il pemfigoide?
Il pemfigoide si presenta a livello gengivale causando eritema, edema, bolle e ulcerazioni dei tessuti. Una caratteristica del pemfigoide, che ne facilita la diagnosi, è lo scollamento dello strato epiteliale della gengiva al leggero sfregamento.
Lupus eritematoso
Lupus eritematoso: è una malattia infiammatoria cronica legata alla produzione di anti-anticorpi. Colpisce prevalentemente il sesso femminile.
Come si presenta il lupus eritematoso?
Il lupus eritematoso è spesso anticipato da alcuni sintomi di malessere generale. A livello cutaneo si manifesta con un caratteristico eritema a farfalla intorno al naso e sulle guance. A livello orale si manifesta con la comparsa di lesione ulcerative o di eritema, circondate da caratteristiche striature biancastre.
patologie delle ghiandole salivari
Iposcialia
Con il termine iposcialia si indica una riduzione cronica del flusso salivare da parte delle ghiandole salivari. Numerose possono essere le cause all’origine della riduzione salivare, fra queste:
- Effetto collaterale dell’assunzione di farmaci
- Cicli di radioterapia nel distretto testa-collo
- Sindrome di Sjogren
- Patologie delle ghiandole salivari
Come viene eseguita la diagnosi di iposalivazione?
La diagnosi di iposalivazione viene eseguita mediante l’esame clinico dei tessuti. Esistono poi dei test salivari che permettono di misurare la quantità di saliva secreta.
Come si cura l’iposalivazione? Esistono dei rimedi semplici all’iposalivazione?
Non esiste una cura standard per l’iposalivazione. Una riduzione del flusso salivare è del tutto fisiologico con l’aumentare dell’età. L’obiettivo della terapia è quello di stimolare produzione salivare durante la giornata ad esempio attraverso la masticazione di chewing gum o caramelle senza zucchero al limone. L’idratazione delle mucose è fondamentale: il paziente deve bere piccoli sorsi d’acqua di frequente durante la giornata. Nei casi più gravi di xerostomia (bocca secca) si può ricorrere all’impiego di salive artificiali o alla somministrazione di farmaci.
Sindrome di Sjogren
La Sindrome di Sjogren (SS) è una sindrome complessa su base autoimmune che provoca la distruzione delle ghiandole salivari e lacrimali. Colpisce prevalentemente le donne intorno ai 30 anni.
Quali sono i sintomi della Sindrome di Sjogren?
Il sintomo principale, a livello del cavo orale, è la xerostomia: il soggetto affetto riferisce di non riuscire più a deglutire il cibo durante i pasti, la bocca è molto secca e urente. Spesso è associata anche a parodontite, carie, atrofia delle papille linguali e talvolta candidosi orale.
PATOLOGIE DELLA LINGUA
Lingua a carta geografica
Affezione benigna a carico della lingua nota anche come glossite migrante o eritema migrante, le cui cause sono sconosciute.
Come si presenta?
La lingua a carta geografica è così chiamata perché compaiono sul dorso linguale delle aree eritematose (dovute all’atrofia delle papille linguali) circondate da margine bianco la cui caratteristica peculiare è quella di migrare. Nella maggior parte dei casi è asintomatica, più raramente si avvertono bruciori e irritazioni.
La lingua a carta geografica deve essere trattata?
No, la lingua a carta geografica non necessita di alcun trattamento, la visita odontoiatrica è però importante per diagnosticarla correttamente ed escludere altre patologie.
Lingua bianca o nera villosa
Lingua bianca o nera villosa: la lingua si presenta coperta da una patina villosa bianca che ne ricopre il dorso. Le papille filiformi appaiono allungate, al punto da dare una fastidiosa sensazione di solletico sul palato.
Spesso la patina si presenta di colore nero per la presenza di batteri pigmentati oppure nei pazienti fumatori per assorbimento delle sostanze catramose.
La lingua bianca o nera villosa deve essere trattata?
Non è necessario alcun trattamento. Spesso crea disagio solo da un punto di vista estetico. È importante imparare a mantenere un’adeguata igiene della lingua poiché lo spazzolamento, non solo la mantiene pulita ma elimina anche parte dello strato ipercheratinizzato.
Lingua scrotale
Affezione benigna di origine ereditaria nota anche come lingua plicata o scrotale.
Come si presenta?
Il dorso e i margini linguali presentano delle fessurazioni più o meno profonde. Talvolta l’unica fessurazione presente è al centro del dorso linguale, più spesso dalla linea centrale si dipartono fessurazioni laterali multiple.
La lingua fissurata deve essere trattata?
No, non richiede alcun tipo di trattamento, è asintomatica. Tuttavia, talvolta però i più piccoli detriti di cibi restando imbrigliati all’interno delle fessurazioni e creano alitosi. In tal caso è sufficiente imparare a detergere la lingua in maniera corretta.
LESIONI ORALI PIGMENTATE
Il colore della mucosa orale non sempre è del tutto uniforme. Talvolta è possibile individuare lesioni pigmentate, aree dal colore scuro con sfumature che variano dal marrone, blu, al grigio. Le lesioni possono essere indice di:
- alterata anatomia della mucosa
- accumulo di sostanze esogene: si riscontrano nei pazienti portatori di piercing oppure con otturazioni in amalgama per il rilascio di particelle metalliche.
- accumulo di sostanze endogene: la lesione è dovuta all’accumulo di grani di melanina nella mucosa orale con formazione di una macula melanica. L’ iperpigmentazione da sostanze endogene è riscontrabile in soggetti di razza non caucasica. Questa categoria comprende anche i comuni nevi, dovuti alla proliferazione benigna di melanociti con conseguente maggior produzione di melanina.
- manifestazione di patologie sistemiche: morbo di Addison e sindrome di Peutz-jeghers possono manifestarsi con lesioni pigmentate a livello del cavo orale.
È estremamente importante rivolgersi all’odontoiatra non appena si individua una lesione pigmentata poiché questa categoria comprende anche neoplasie maligne come il melanoma del cavo orale.
MANIFESTAZIONI ORALI DA PAPILLOMAVIRUS (HPV)
Il papilloma virus (HPV) è un virus a DNA che comprende oltre 100 diversi fenotipi.
L’HPV può manifestarsi con lesioni benigne cutanee (verruche) o a carico della mucosa orale o genitale (papillomi o condilomi). Fra le diverse varianti, esistono anche forme di HPV che si manifestano con lesioni maligne quali i tumori del distretto testa-collo o dell’utero.
Come avviene il contagio da HPV?
La forma di contagio da HPV più frequente è per contatto diretto di saliva oppure attraverso rapporti sessuali orali. La trasmissione può però anche avvenire per via indiretta ( es. strumentario medico infetto o biancheria intima contaminata), oppure ancora per trasmissione materno-fetale.
Come si manifesta l’HPV a livello del cavo orale?
L’HPV si presenta più frequentemente con lesioni benigne che prendono il nome di papillomi: piccoli escrescenze a grappolo la cui forma ricorda un cavolfiore. Le lesioni sono generalmente asintomatiche, possono provocare prurito.
Altre manifestazioni benigne possono essere, ad esempio, la verruca volgare (a livello della mucosa cheratinizzata) oppure il condiloma acuminato (a livello della mucosa non cheratinizzata).
La manifestazione maligna dell’HPV è invece rappresentata dal carcinoma squamocellulare spesso associato ad HPV 16.
Come si previene l’infezione da HPV?
- Rapporti sessuali protetti per prevenire il contagio
- Mantenimento di una buona igiene orale
- Sedute periodiche di screening per intercettare lesioni sospette in fase iniziale ed effettuare gli accertamenti clinici ed istologici che ne permettono la diagnosi
casi clinici